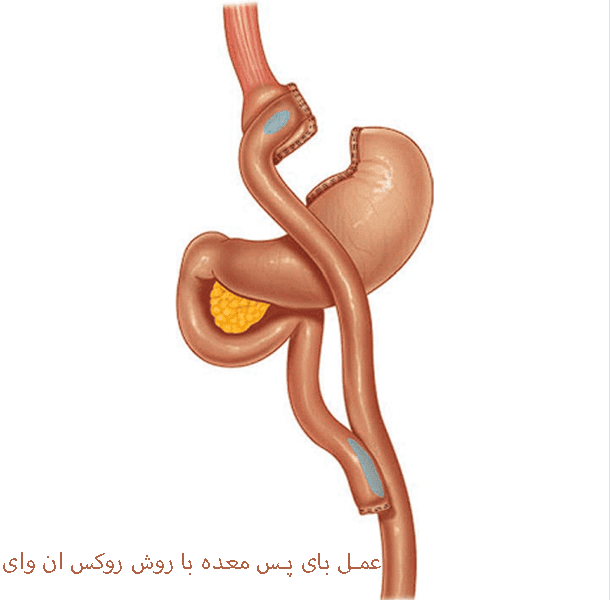
جراحی بایپس معده با روش روکس ان وای (Gastric Bypass Surgery) یکی از موثرترین روشهای جراحی چاقی برای کاهش وزن است. در این روش، جراح با تقسیم معده به دو بخش، یک کیسه کوچک در قسمت بالای معده و یک بخش بزرگتر به نام “بخش باقیمانده” ایجاد میکند. سپس روده کوچک به این کیسه کوچک متصل میشود، به گونهای که غذا مستقیماً وارد روده شده و از بخش بزرگتر معده عبور نمیکند.
این تکنیک موجب کاهش قابل توجه در حجم معده و تغییر مسیر هضم میشود، که نتیجه آن کاهش میزان غذای مصرفی و جذب کالریهاست. به همین دلیل، بیماران با سرعت بیشتری احساس سیری کرده و کمتر دچار گرسنگی میشوند.
عمل بایپس معده تغییرات دائمی در ساختار معده و روده به وجود میآورد و بهطور کلی یک روش غیرقابل بازگشت محسوب میشود. با وجود کمخطر بودن این روش نسبت به سایر جراحیهای چاقی مانند اسلیو معده، بیماران باید پیش از اقدام به آن، مشاورههای لازم را انجام داده و از آمادگی برای تغییرات ناشی از عمل اطمینان حاصل کنند.
اگر به دنبال راهی برای انجام عمل اسلیو معده با هزینهای مناسبتر هستید، سلامت کارت بهترین انتخاب شماست. این کارت علاوه بر تخفیفهای ویژه بر روی هزینههای درمانی، امکان دریافت وامهای مناسب با شرایط آسان بدون نیاز به ضامن را نیز فراهم میکند. با داشتن سلامت کارت، میتوانید از خدمات باکیفیت در بیمارستانها و کلینیکهای معتبر با آسودگی خاطر بهرهمند شوید و سلامتی خود را بدون دغدغه مالی به دست آورید.
جراحی بای پس معده چیست؟
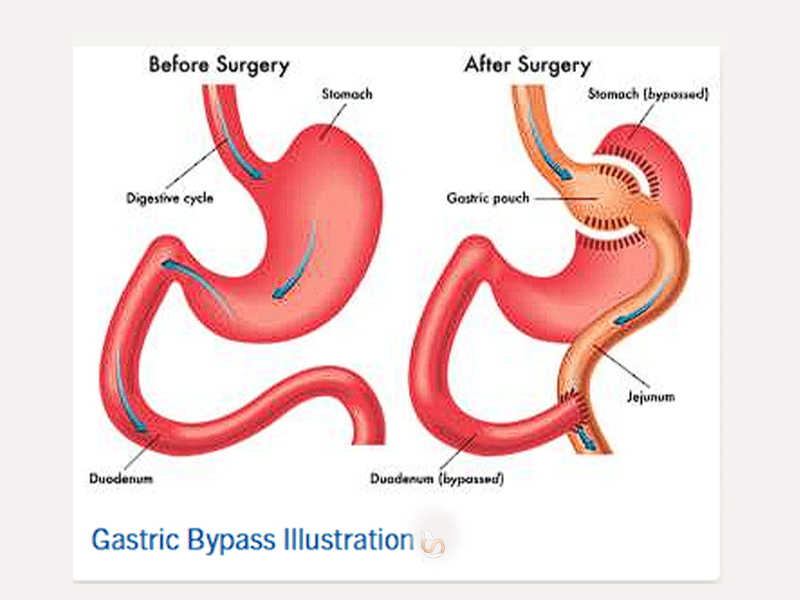
جراحی بای پس معده با روش روکس ان وای یکی از روش های لاغری است که ابتدا، جراح بخش بالای معده را به شکل یک کیسه کوچک، با ظرفیت حدود ۳۰ میلیلیتر یا به اندازه یک تخممرغ، جدا میکند. این کار معمولاً با استفاده از منگنههای جراحی مخصوص انجام میشود که معده را به دو قسمت جدا از هم تقسیم میکنند. این کیسه کوچک نقش معده جدید را ایفا میکند و حجم غذایی که فرد میتواند مصرف کند را محدود میکند.
عمل بایپس معده تغییرات دائمی در ساختار معده و روده به وجود میآورد و بهطور کلی یک روش غیرقابل بازگشت محسوب میشود. با وجود کمخطر بودن این روش نسبت به سایر جراحیهای چاقی مانند اسلیو معده، بیماران باید پیش از اقدام به آن، مشاورههای لازم را انجام داده و از آمادگی برای تغییرات ناشی از عمل اطمینان حاصل کنند.
اگر به دنبال راهی برای انجام عمل اسلیو معده با هزینهای مناسبتر هستید، سلامت کارت بهترین انتخاب شماست. این کارت علاوه بر تخفیفهای ویژه بر روی هزینههای درمانی، امکان دریافت وامهای مناسب با شرایط آسان بدون نیاز به ضامن را نیز فراهم میکند. با داشتن سلامت کارت، میتوانید از خدمات باکیفیت در بیمارستانها و کلینیکهای معتبر با آسودگی خاطر بهرهمند شوید و سلامتی خود را بدون دغدغه مالی به دست آورید.
تاریخچه جراحی های چاقی (بای پس معده و اسلیو معده)
عمل بای پس معده شروع آن در دهه ۱۹۵۰ برای درمان هایپرلیپیدمی شدید (چربی خون بالا) همراه با چاقی شدید انجام شد. این جراحیها، که به نام “بای پس ایلئوکولیک” معروف بودند، هدفشان کاهش جذب مواد غذایی بود. اما این روشها عوارض شدیدی از جمله مشکلات تغذیهای و نارسایی کبد پس از عمل به همراه داشتند.
بعد از آن، جراحی بایپس ژژونوایلئال معرفی شد که نسبت به روش قبلی کم تهاجمیتر بود و تنها بخشی از روده کوچک را دور میزد؛ اما حتی این روش هم عوارض خود را داشت که شامل مواردی مثل اسهال شدید، عدم تعادل الکترولیتها (سطح الکترولیتهای موجود در خون و مایعات بدن، از حد طبیعی خود خارج شده باشد. الکترولیتها مواد معدنی هستند که به شکل یون در بدن وجود دارند و نقشهای حیاتی در عملکردهای مختلف بدن دارند)، سوءتغذیه پروتئین و کالری، سنگ کلیه، و نارسایی کبد بود.
در سال ۱۹۶۹، میسون و ایتو اولین جراحی بایپس معده را انجام دادند که در آن، بخشی از روده به کیسهای در بخش بالای معده متصل میشد؛ اما این جراحی باعث ایجاد رفلاکس شدید صفرا به مری و التهاب آن میشد. به همین دلیل، گریفین و همکارانش در سال ۱۹۷۷ روش بایپس معده به شکل “روکس-اِن-وای” را معرفی کردند که این مشکل را رفع میکرد. همچنین، در این روش، شکل کیسه معده از حالت افقی به عمودی تغییر کرد و از انحنای بالای معده استفاده شد.
در سال ۱۹۸۰، میسون برای اولین بار عمل “گاستروپلاستی عمودی با نوار” (VBG) را که همان اسلیو معده است، انجام داد. این روش، یک جراحی محدودکننده بود که در آن، با استفاده از منگنه و قرار دادن یک نوار، بخشی از بالای معده کوچکتر میشد تا به کاهش وزن کمک کند. این جراحی باعث کاهش وزن خوبی میشد (۵۰٪ یا بیشتر از وزن اضافی) و عوارض و مرگومیر پایینی داشت.
هزینه عمل اسلیو معده در سال 1403
بیماری چاقی
از سال ۱۹۸۰ تاکنون، میزان چاقی در جهان بیش از دو برابر شده است. در ایالات متحده، چاقی بعد از مصرف دخانیات، دومین علت مرگ قابل پیشگیری در بزرگسالان به شمار میآید. در سال ۲۰۱۴، حدود ۳۹٪ از بزرگسالان (۳۸٪ مردان و ۴۰٪ زنان) دچار اضافه وزن و ۱۳٪ (۱۱٪ مردان و ۱۵٪ زنان) دچار چاقی بودند. همچنین در سال ۲۰۱۴، تخمین زده شد که حدود ۴۱ میلیون کودک زیر ۵ سال اضافه وزن یا چاقی داشتهاند. اضافه وزن و چاقی اکنون در کشورهای با درآمد پایین و متوسط، بهویژه در مناطق شهری، در حال افزایش است. در حال حاضر، ۶۵٪ جمعیت جهان در کشورهایی زندگی میکنند که مرگومیر ناشی از چاقی و اضافه وزن بیشتر از سوءتغذیه و کمبود وزن است. در ایالات متحده، چاقی بعد از مصرف دخانیات، دومین علت مرگ قابل پیشگیری در بزرگسالان به شمار میآید.
شدت چاقی با شاخص توده بدنی (BMI) که وزن را با قد مرتبط میکند، سنجیده میشود. سازمان جهانی بهداشت طبقهبندی بینالمللی برای اضافه وزن و چاقی را ارائه کرده است. برای جوامع آسیایی، این طبقهبندی ثابت است، اما اقدامات بهداشتی برای مداخله در سطح BMI پایینتری آغاز میشوند. برای کودکان ۵ تا ۱۹ ساله، برای تعیین اضافه وزن و چاقی، باید سن را نیز در نظر گرفت.
چه افرادی می توانند عمل بای پس معده کنند
در سالهای اخیر، پیشرفتهای قابلتوجهی در روشهای جراحی چاقی صورت گرفته است و این تغییرات همچنان در ایالات متحده و سراسر جهان ادامه دارد. براساس گزارش سال ۲۰۱۶ انجمن جراحی متابولیک و چاقی آمریکا (ASMBS)، دو روش رایج جراحی چاقی در ایالات متحده شامل بایپس معده به روش روکس-ان-وای (RYGB) و اسلیو گاسترکتومی (SG) است.
روش بایپس معده حدود ۲۵٪ تا ۳۰٪ و اسلیو گاسترکتومی حدود ۵۰٪ تا ۶۰٪ موارد جراحی سالانه را به خود اختصاص دادهاند. استفاده از روش “باندینگ قابل تنظیم لاپاراسکوپی” (LAGB) به شدت کاهش یافته و به کمتر از ۱۰٪ از موارد رسیده است. روشهای کاهش جذب مانند بایپس دئودنوم سوئیچ (BPD/DS) نیز کمتر از ۱٪ تا ۲٪ موارد را شامل میشوند.
تمامی این روشها توسط “مراکز خدمات درمانی و پزشکی آمریکا” (CMS) بهعنوان روشهای استاندارد تأیید شدهاند که نشان میدهد، جراحی متابولیک برای درمان دیابت نوع ۲ و برخی شرایط متابولیک دیگر مؤثر است، حتی در بیمارانی که چاقی شدیدی ندارند.
معیارهای انتخاب جراحی چاقی بای پس معده
| معیار | عامل |
| BMI ≥ 40 کیلوگرم بر مترمربع بدون شرایط همزمان | وزن (بزرگسالان) |
| BMI ≥ 35 کیلوگرم بر مترمربع با بیماریهای همزمان مرتبط با چاقی | |
| شکست در تلاشهای قبلی غیرجراحی برای کاهش وزن، از جمله برنامههای غیرحرفهای | تاریخچه کاهش وزن |
| انتظار میرود که بیمار به مراقبتهای پس از جراحی پایبند باشد | تعهد |
| مراجعههای پیگیری با پزشکان و اعضای تیم | |
| مدیریت پزشکی توصیه شده، از جمله استفاده از مکملهای غذایی | |
| دستورالعملهای مربوط به هر گونه رویه یا آزمایش توصیه شده | |
| ریسک جراحی غیرقابل تحمل، ASA IV | موارد منع/استثنائات |
| اختلالات غدد درونریز یا دیگر اختلالاتی که میتوانند باعث چاقی شوند، قابل بازگشت | |
| سوء مصرف فعلی مواد مخدر یا الکل | |
| بیماری روانی کنترلنشده و شدید | |
| بولیمیا کنترلنشده و شدید | |
| عدم درک خطرات، مزایا، نتایج مورد انتظار، گزینهها و تغییرات سبک زندگی |
جراحی چاقی برای افراد مبتلا به دیابت نوع ۲ و معیارهای سن و شاخص توده بدنی (BMI)
بر اساس دستورالعملهای جدید، جراحی متابولیک برای بیماران مبتلا به دیابت نوع ۲ (T2DM) و شاخص توده بدنی (BMI) بین ۳۰ تا ۳۴.۹ کیلوگرم بر مترمربع چاقی کلاس (I) نیز قابل انجام است، بهویژه اگر با وجود بهترین درمان دارویی، کنترل قند خون بهطور مناسب انجام نشود. این دستورالعملها همچنین توصیه میکنند که برای جمعیتهای آسیایی که در معرض خطر هستند، آستانه BMI برای جراحی متابولیک ۲.۵ واحد کاهش یابد.
محدوده سنی برای جراحی بای پس معده
معیارهای مؤسسه ملی سلامت آمریکا (NIH) برای جراحی چاقی، محدودیت سنی مشخصی ندارند، و بنابراین عمل جراحی برای سنین مختلف متفاوت است. با افزایش روند چاقی در کودکان که به چاقی بزرگسالان نیز منجر میشود، درصد بیشتری از بیماران جوانتر واجد شرایط جراحی چاقی هستند. برای بیماران جوانتر، نگرانیهایی در خصوص پذیرش جراحی، پایبندی به تغییرات سبک زندگی پس از عمل وجود دارد، اما دادههای اخیر نشان میدهند که مداخله زودهنگام در روند بیماری ممکن است باعث بهبود وضعیت بیماریهای همراه در مقایسه با بزرگسالان شود.
این موضوع همچنین به مزایای بلندمدت در کیفیت زندگی و جلوگیری یا کاهش پیامدهای عاطفی، اجتماعی و جسمی ناشی از چاقی در طول زمان منجر میشود.
از طرفی، بیماران مسنتر معمولاً به دلیل بیماریهای همراه، مزایای فوری در کیفیت زندگی دریافت میکنند، اما این مزایا لزوماً طول عمر را افزایش نمیدهند. همچنین، بهبودی از عوارض جراحی برای افراد بالای ۶۵ سال ممکن است دشوارتر باشد. اکثر مطالعات مربوط به بیماران مسنتر، بر روی روش بایپس معده (RYGB) و روشهای محدودکننده قدیمیتر متمرکز بوده و پیگیری طولانیمدت نداشتهاند. نتایج تحقیقات جدیدتر برای بیماران مسنتر در زمینه خطرات بیشتر عوارض و مرگومیر، یا تفاوت در نتایج کاهش وزن نسبت به افراد جوان، متناقض است. یک مطالعه نشان داد که بیماران مسنتر، بهویژه آنهایی که بالای ۷۰ سال سن دارند، پس از بایپس معده با افزایش خطر مرگومیر و عوارض مواجهاند.
همچنین مطالعهای در سال ۲۰۱۶ توسط گروه “چاقی یوتا” نشان داد که روش بایپس معده (RYGB) حتی برای بیماران مسن نیز از نظر کاهش خطر مرگ مؤثر است و روند افزایش مرگومیر مربوط به سن را در افراد بهشدت چاقی که تحت جراحی قرار نمیگیرند، کاهش میدهد.
در دهه ۱۹۸۰، این جراحی به متداولترین عمل کاهش وزن در ایالات متحده تبدیل شد؛ اما در اوایل دهه ۱۹۹۰، مشخص شد که بسیاری از بیماران پس از این جراحی، به سمت غذاهای پرکالری نرم و مایعات میروند و برخی از آنها دوباره دچار افزایش وزن میشوند. همچنین، میزان قابل توجهی از تنگی در محل منگنه و نوار و عوارض عمل اسلیو مشاهده شد.
روش جراحی بایپس معده به Roux-en-Y روش لاپاراسکوپیک (LRYGB)
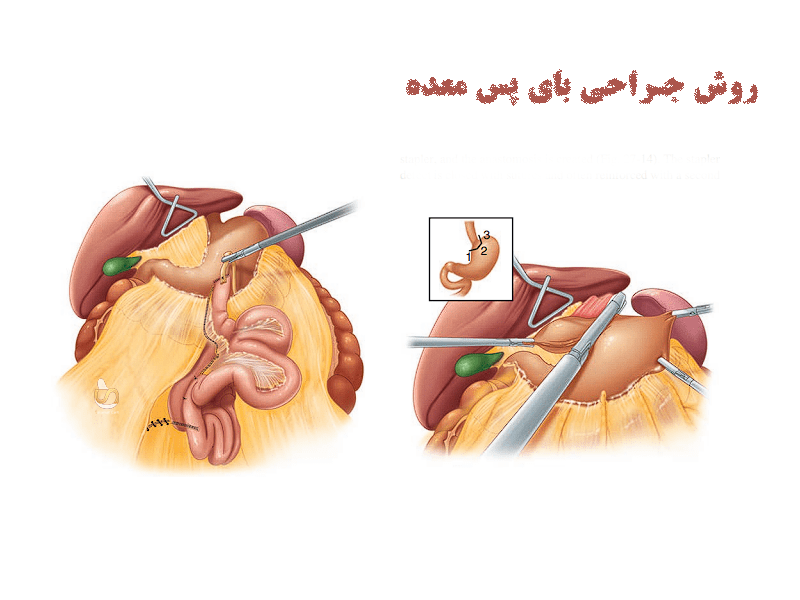
انتخاب بیمار
عمل جراحی Roux-en-Y بایپس معده (LRYGB) برای بیشتر بیمارانی که واجد شرایط جراحی باریاتریک (همان جراحی چاقی هستند،) مناسب است؛ اما در موارد خاصی مانند وجود جراحی قبلی معده، جراحی ضد رفلاکس قبلی، کمخونی شدید ناشی از کمبود آهن، وجود ضایعات در معده یا مشکلات (روده کوچک) که نیاز به نظارت دارند، و مری باررت با دیسپلازی شدید دارند، این عمل توصیه نمیشود.
روش انجام بای پس معده: ابتدا، جراح بخش بالای معده را به شکل یک کیسه کوچک، با ظرفیت حدود ۳۰ میلیلیتر یا به اندازه یک تخممرغ، جدا میکند. این کار معمولاً با استفاده از منگنههای جراحی مخصوص انجام میشود که معده را به دو قسمت جدا از هم تقسیم میکنند. این کیسه کوچک نقش معده جدید را ایفا میکند و حجم غذایی که فرد میتواند مصرف کند را محدود میکند.
در مرحله بعد، روده کوچک به این کیسه کوچک متصل میشود، به طوری که غذا از این معده کوچک مستقیماً وارد روده کوچک میشود و از بخش بزرگتر معده عبور نمیکند. این تغییر مسیر باعث میشود که هم میزان غذایی که بیمار میخورد و هم جذب کالریها کاهش یابد.
ویژگیهای اصلی عمل:
- در این روش، یک کیسه معده کوچک (کمتر از 20 میلیلیتر) ایجاد میشود که بهطور کامل از معده باقیمانده جدا میشود.
- یک شاخه از روده کوچک (ژژنوم) به این کیسه متصل میشود.
طول شاخهها:
- طول شاخه بیلیوپانکراتیک (که شامل رودهای است که صفرا و آنزیمهای پانکراس در آن ترشح میشوند) بین 20 تا 50 سانتیمتر است.
- طول شاخه Roux بین 75 تا 150 سانتیمتر متغیر است.
تکنیک جراحی بای پس معده
عمل جراحی معمولاً با استفاده از پنج پورت (ورودی برای ابزار جراحی) و یک نگهدارنده کبد انجام میشود. در این روش:
- موقعیت جراح و دستیار: جراح در سمت راست بیمار و دستیار در سمت چپ قرار میگیرد.
- پورتهای ابزار: هر کدام دو پورت برای ابزار جراحی دارند و یک پورت برای دوربین جراحی در ناحیه بالای ناف قرار میگیرد.
مراحل جراحی:
- تقسیم روده: قسمت اول روده (ژژنوم) در 40 تا 50 سانتیمتری از یک لیگامان خاص با استفاده از منگنههای ویژه بریده میشود.
- موبیلیزاسیون: برای اطمینان از اینکه روده بهخوبی حرکت کند، مزنتری (بافت اطراف روده) در این محل تقسیم میشود.
- برچسبگذاری: یک علامتگذاری در انتهای روده جدید قرار داده میشود تا در مراحل بعدی بهراحتی قابل شناسایی باشد.
- ایجاد آناستوموز: در نهایت، روده جدید به کیسه معده کوچک متصل میشود.
با این روش، هدف ایجاد یک سیستم جدید برای هضم غذا است که به بیماران کمک میکند تا وزن کم کنند و مشکلات مرتبط با چاقی را کاهش دهند.
مراحل تکمیلی جراحی بای پس معده
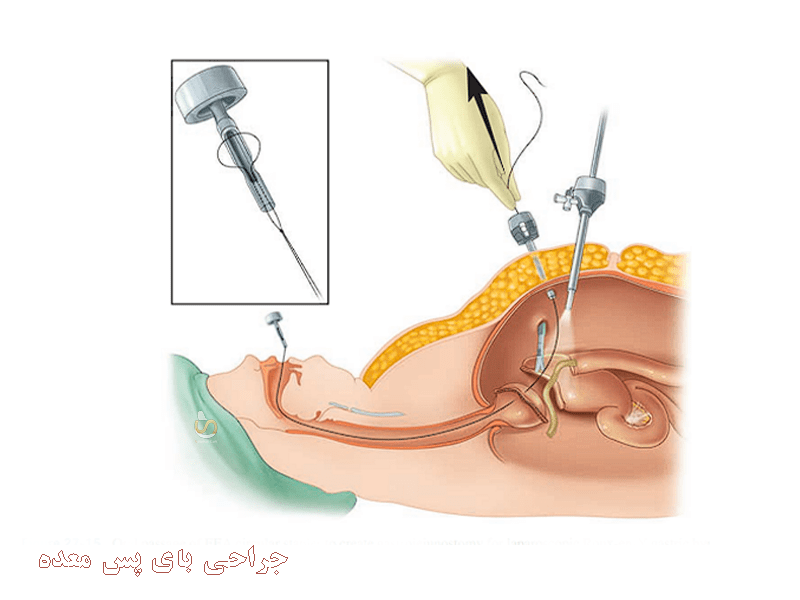
پس از ایجاد آناستوموز (اتصال دو بخش روده یا معده) با استفاده از منگنه، نقص ناشی از استفاده از منگنه باید بهخوبی بسته شود. این نقص باید با بخیه بسته شود، اما در صورت لزوم، میتوان از منگنه برای بستن آن استفاده کرد. با این حال، باید توجه داشت که استفاده از منگنه نباید باعث تنگ شدن لومن (حفره داخلی) دستگاه گوارش در این محل شود.
بستن عیوب
پس از اینکه نقص منگنه بسته شد، نقص مزنتریک (بافت اطراف روده) نیز باید با بخیه دائمی بسته شود.
عبور شاخه عبور شاخه Roux به سمت معده
در این مرحله، شاخه Roux به سمت معده هدایت میشود. اگر از مسیر پیش کولیک (antecolic) استفاده شود، انتهای شاخه Roux به سمت بالا آورده میشود تا تأیید شود که میتواند به معده برسد. در صورت انتخاب مسیر پس کولیک (retrocolic)، نقصی در مزنتری کولون عرضی ایجاد میشود که کمی به سمت چپ و بالای لیگامان Treitz قرار دارد. انتهای پروکسیمل (نزدیک) شاخه Roux به فضای پشت معده قرار داده میشود.
جابجایی کبد
برای دید بهتر، لوب چپ کبد به وسیله یکی از انواع نگهدارندهها به عقب میکشیده میشود. سپس بیمار به وضعیت Trendelenburg معکوس قرار میگیرد.
برش و باز کردن معده
با استفاده از یک تیغه هارمونیک، پرتونیم (پوشش داخلی حفره شکم) در ناحیه زاویه His بریده میشود و سپس برای ایجاد دسترسی به سطح کمربند کوچک معده (lesser curvature)، حدود 3 سانتیمتر پایینتر از اتصال مری به معده برش ایجاد میشود.
روش دیگر برای دسترسی به کمربند کوچک معده استفاده از بارگذاری (load) سفید یا خاکستری (بارگذاری عروقی) منگنه است که عروق کمربند کوچک تا سطح معده را تقسیم میکند. سپس با بارگذاری آبی منگنه، یک بار بهطور عرضی از سمت کمربند کوچک بهطور نیمهای به سمت معده برش داده میشود، و سپس با چندین بار دیگر، منگنه به سمت بالا در جهت زاویه His قرار داده میشود تا کیسه معده پروکسیمل بهطور کامل از بقیه معده جدا شود.
ایجاد کیسه معده
زمانی که کیسه معده ایجاد شد، شاخه Roux به کیسه معده نزدیک میشود. برای آناستوموز با منگنه خطی، انتهای پروکسیمل شاخه Roux باید با انتهای کیسه معده همراستا شود و دو سمت این اندامها با بخیه بههم متصل میشوند تا موقعیت کنار هم آنها حفظ شود.
استفاده از منگنه برای آناستوموز
یک منگنه از طریق برش معده و برش روده به داخل وارد میشود و آناستوموز ایجاد میشود. نقص ناشی از منگنه باید با بخیه بسته شود و معمولاً با استفاده از بخیه دوم تقویت میشود.
با انجام این مراحل، جراحی بایپس معده به پایان میرسد و این روش به بیماران کمک میکند تا وزن خود را کاهش دهند و کیفیت زندگی خود را بهبود بخشند.
چرا روش بای پس بهتر از سایر عمل های چاقی است؟
ایجاد کیسه معده با تقسیم کامل آن از معده باقیمانده بهتر از روشهای قدیمیتر است، زیرا روشهای قدیمی با مشکلاتی مانند شکستگی خط منگنه همراه هستند. همچنین، اندازه کیسه معده باید کوچک باشد تا بتواند بهخوبی جلوی گشاد شدن معده را بگیرد.
مراحل عمل بایپس معده به روش لاپاراسکوپیک Roux-en-Y (ادامه)
بستن نقصهای مزنتریک
در این مرحله از جراحی، تمام نقصهای موجود در مزنتریک (بافت اطراف روده) با استفاده از بخیه دائمی بسته میشود.
آناستوموز گاستروژژونستومی
آناستوموز گاستروژژونستومی (Gastrojejunostomy) یک روش جراحی است که در آن ارتباطی بین معده و روده کوچک (ژژنوم) ایجاد میشود. این نوع آناستوموز معمولاً در جراحیهای مرتبط با درمان چاقی، سرطان معده یا بیماریهای دیگر گوارشی انجام میشود. بهعنوان یک روش جایگزین، میتوان یک آناستوموز گاستروژژونستومی کاملاً دستی با استفاده از دو لایه بخیه قابل جذب ایجاد کرد تا یک برش معده به اندازه تقریباً 1 سانتیمتر و یک برش روده به هم متصل شوند.
روش دیگر برای ایجاد آناستوموز گاستروژژونستومی، استفاده از تکنیک آناستوموز دایرهای است که برای آناستوموزهای “نجاتدهنده” (salvage) بسیار مفید است، بهخصوص زمانی که کیسه معده بسیار کوچک و یا در بالای معده قرار دارد. این کار از طریق قرار دادن انویل (anvil) منگنه در دیواره قدامی کیسه معده پروکسیمل انجام میشود. انویل بهوسیله یک سیم هدایتکننده که بهطور اندوسکوپیک قرار داده شده، از طریق دهان به بیرون کشیده میشود. سپس یک برش معده در کیسه ایجاد میشود که بعداً بسته میشود، یا یک برش معده در قسمت پایین معده قبل از تکمیل تقسیم معده به منظور ایجاد کیسه، انجام میشود، که به انویل اجازه میدهد تا درون لومن معده قرار گیرد و سپس از طریق قسمت قدامی معده در ناحیهای که بهزودی در کیسه معده پروکسیمل قرار میگیرد، عبور کند.
فیلم ویدیویی از عمل بای پس معده
فواید جراحی بای پس معده
جراحی بایپس معده با روش روکس ان وای یکی از روشهای مؤثر برای درمان چاقی مفرط است و فواید آن به نسبت سایر روشهای درمانی چاقی قابل توجه است. در ادامه به برخی از مزایای بایپس معده نسبت به سایر روشها اشاره میکنم:
کاهش وزن قابل توجه
- بایپس معده به طور معمول منجر به کاهش وزن بیشتری نسبت به روشهای غیرجراحی (مانند رژیمهای غذایی و ورزش) میشود. بسیاری از بیماران میتوانند در سال اول پس از جراحی ۵۰ تا ۷۵ درصد از وزن اضافی خود را کاهش دهند.
تأثیر سریع بر سلامتی
- این جراحی میتواند بهبود سریعتری در مشکلات مربوط به چاقی مانند دیابت نوع ۲، فشار خون بالا و اختلالات خواب (مانند آپنه خواب) به همراه داشته باشد. برخی از بیماران پس از جراحی، بهبود قابل توجهی در این شرایط را تجربه میکنند.
کاهش اشتها
- بایپس معده باعث کاهش ظرفیت معده و همچنین تغییر در هورمونهای گوارشی میشود که میتواند منجر به کاهش اشتها و احساس سیری زودتر شود.
روش پایدار
- نتایج بایپس معده معمولاً پایدارتر از سایر روشهای غیرجراحی هستند. اگر بیمار به شیوه زندگی سالم ادامه دهد، کاهش وزن حاصل از این روش معمولاً حفظ میشود.
روش کم تهاجمی
- اگر از روش لاپاروسکوپی استفاده شود، جراحی بایپس معده میتواند به صورت کم تهاجمی انجام شود، که به معنای دوره بهبودی کوتاهتر و درد کمتر نسبت به روشهای جراحی باز است.
تحمل بهتر غذا
- بسیاری از بیماران بعد از جراحی بایپس معده قادر به تحمل غذاهای مختلف به صورت بهتر و با عوارض کمتر نسبت به سایر روشها (مانند باندینگ معده) هستند.
بهبود کیفیت زندگی
- کاهش وزن و بهبود شرایط سلامتی به طور کلی میتواند به افزایش کیفیت زندگی و بهبود روحیه و اعتماد به نفس بیماران کمک کند.
جراحی عمل اسلیو معده با شرایط اقساط و وام
با توجه به افزایش هزینههای جراحی لاغری مانند بای پس معده با قیمت 140.000.000 میلیون به بالا و عدم پوشش بیمه برای عملهایی با شاخص توده بدنی (BMI) زیر ۴۰، سلامت کارت بهعنوان یک بیمه ویژه معرفی شده است. این بیمه خدمات متنوعی از جمله جراحیهای زیبایی، دندانپزشکی و وامهای خاص را ارائه میدهد.
مزایای عمل اسلیو قسطی با سلامت کارت:
- پرداخت اقساطی هزینهها: با عضویت در سلامت کارت، میتوانید هزینه عمل اسلیو معده را بهصورت اقساطی پرداخت کنید.
- تعرفه تخفیف ویژه: با استفاده از سلامت کارت، امکان انجام عمل اسلیو معده با تخفیف ویژه به مبلغ ۹۳.۰۰۰.۰۰۰ تومان وجود دارد.
- زیر نظر برترین جراحان: شما این فرصت را دارید که جراحیتان توسط بهترین جراحان این حوزه انجام شود.
- بدون نیاز به ضامن: یکی از ویژگیهای مهم سلامت کارت این است که برای تأمین مالی نیازی به ارائه ضامن ندارید، که این موضوع فرآیند را تسهیل میکند.
- امکان جراحی با پزشکان مورد اعتماد: شما میتوانید عمل جراحی خود را زیر نظر پزشکان سلامت کارت یا جراح خود انجام دهید.
عوارض خاص و مشکلات بعد از جراحی بایپس معده به روش لاپاراسکوپیک Roux-en-Y
میزان مرگومیر پس از جراحی LRYGB اکنون بهطور مداوم کمتر از 0.5% در بزرگ سالان گزارششده است. دادههای چندین مطالعه و پایگاه داده ملی نشان میدهد که میزان مرگومیر تقریباً 0.3%، 0.14% و 0.2% در 30 روز بعد از جراحی است. عوارض کلی پس از LRYGB نیز پایین بوده است. در مطالعه ارزیابی طولی جراحی چاقی (LABS)، یک نقطه پایانی ترکیبی شامل مرگ، ترومبوز ورید عمیق یا آمبولیسم وریدی، نیاز به عمل مجدد، یا عدم توانایی در ترخیص تا 30 روز بعد از جراحی، در 4.8% از بیمارانی که تحت LRYGB قرار گرفته بودند، رخ داده است. در پایگاه داده ملی ASMBS، میزان عوارض بهتنهایی 14.87% برای 30,864 عمل بایپس معده گزارش شده است.
عوارض جرای بای پس معده
عوارضی که ممکن است پس از LRYGB رخ دهند عبارتند از:
- نشت آناستوموز: 0.3%
- ترومبوز وریدی آمبولی: 0.33%
- عفونتهای زخم: 3% تا 5%
- زخمهای حاشیهای: 3% تا 15%
- انسداد روده: تقریباً 7%
- نیاز به انتقال خون پس از عمل: 4%
- تنگی آناستوموز: 1% تا 19%، بسته به نوع آناستوموز ایجادشده
مشکلات تغذیهای پس از جراحی بای پس معده
مشکلات تغذیهای بعد از LRYGB شامل موارد زیر است:
- کمبود آهن: 66%
- کمبود آهن همراه با آنمی: 5%
- کمبود ویتامین B12: 50%
- کمبود ویتامین D: حداقل 15% (که معمولاً پیش از عمل وجود دارد)
همچنین، در تعداد نامشخصی از موارد بعد از عمل، عوارض «دپینگ» (dumping syndrome) زودرس و دیررس مشاهده میشود که به دلیل دشواری در مستند کردن علائم و همپوشانی آن با مشکلات دیگر، مانند هیپوگلیسمی، پیچیده است.
انسداد روده کوچک
یکی از مهمترین عوارض خاص LRYGB، انسداد روده کوچک است. درمان این عارضه باید متفاوت از بیمارانی باشد که عملهای جراحی عمومی را انجام دادهاند، زیرا معمولاً در این بیماران انسداد به دلیل چسبندگیها است و اغلب با درمانهای محافظهکارانه حل میشود.
بیمارانی که تحت LRYGB قرار گرفتهاند و با علائم انسداد مراجعه میکنند، معمولاً نیاز به درمان جراحی فوری دارند. علت انسداد روده پس از LRYGB معمولاً از هرنی داخلی ناشی میشود که ناشی از عدم بسته شدن مناسب یا عدم بسته شدن نقصهای مزنتریک توسط جراح در حین عمل است. به همین دلیل، درمان برای این بیماران با بیشتر بیماران دچار انسداد روده کوچک متفاوت است.
ضرورت درمان فوری
یکی از مهمترین نکات این فصل تأکید بر ضرورت جراحی فوری در بیمارانی است که پس از LRYGB دچار انسداد روده کوچک میشوند. در حال حاضر، مراکز جراحی که پیوند روده کوچک انجام میدهند، بیماران را برای این روش بعد از انسداد روده کوچک پس از LRYGB ارجاع میدهند، جایی که بیماران به دلیل هرنی داخلی، دچار انفارکتوس (نکروز) در بیشتر روده شده و به سندرم روده کوتاه مبتلا شدهاند. بیماران دیگری که عمل آنها به تأخیر میافتد و روده آنها دچار نکروز میشود، زنده نمیمانند.
بررسی و درمان انسداد روده
زمانی که جراح با انسداد روده پس از LRYGB مواجه میشود، معمولاً انتظار دارد که روده در ناحیه پروکسیمل (پیشین) متورم و بزرگشده باشد. نشانگر این تشخیص، قطع عبور کنتراست در سیتیاسکن در محل آناستوموز رودهای است.
درمان جراحی این مشکل خاص، در صورتی که بهموقع و در مراحل اولیه انسداد مورد توجه قرار گیرد، میتواند بهصورت لاپاراسکوپیک انجام شود. جراح باید ترومپ (trocar) را به اندازه کافی پایین در شکم قرار دهد تا بتواند بیشتر روده کوچک را بهطور مؤثر بررسی کند. سپس، سِکُم (cecum) و ایلئوم نهایی (terminal ileum) شناسایی شده و روده بهصورت معکوس دنبال میشود تا آناتومی مشخص شود. معمولاً بیشتر روده کوچک از طریق نقص مزنتریک به سمت بیرون هرنی میشود و تنها این تکنیک به جراح اجازه میدهد تا بهطور مطمئن روده را شناسایی کرده و بهطور مناسب آن را دپرس کند. اگر روده زنده باشد
درمان عوارض خاص بعد از جراحی بایپس معده به روش لاپاراسکوپیک Roux-en-Y
ترمیم نقص مزنتریک
درمان انسداد روده کوچک ناشی از هرنی داخلی معمولاً شامل ترمیم نقص مزنتریک است. باید تأکید کرد که هر دو روش قرار دادن Roux limb بهصورت آنتکولیک (antecolic) یا رترکولیک (retrocolic) میتواند منجر به این عارضه شود، زیرا هرنیهای داخلی میتوانند از هر دو روش ناشی شوند.
زخمهای حاشیهای (Marginal Ulcers)
زخمهای حاشیهای یکی دیگر از عوارض نسبتاً خاص LRYGB هستند. بیمار معمولاً با درد در ناحیه اپیگاستر (بالای شکم) مراجعه میکند که تحت تأثیر خوردن تغییر نمیکند. تشخیص این مشکل از طریق اندوسکوپی صورت میگیرد. درمان زخمهای حاشیهای معمولاً پزشکی است و شامل استفاده از مهارکنندههای پمپ پروتون (proton pump inhibitors) میشود که در 90% موارد مؤثر هستند. فقط بیمارانی که دچار فیستول گاستروگاستریک به معده distal، تنگی شدید در لومن آناستوموز گاستروژژنوستومی، یا پارگی حاد هستند، نیاز به درمان جراحی دارند. درمان زخم حاشیهای پارگیشده، انجام جراحی لاپاراسکوپیک به روش “Graham patch” است.
تنگی آناستوموز گاستروژژنوستومی
تنگی آناستوموز گاستروژژنوستومی با استفاده از تکنیک دوخت خطی کاهش یافته است. علائم تنگی معمولاً از 6 تا 12 هفته پس از عمل جراحی ظاهر میشود، اما در موارد نادر ممکن است دیرتر بروز کند. تشخیص این مشکل از طریق اندوسکوپی بالایی انجام میشود. درمان معمولاً شامل گشاد کردن دایرهای با بالون است. معمولاً با یک یا دو درمان، مشکل حل میشود و کمتر از 10% از بیماران نیاز به جراحی مجدد دارند که آنها تقریباً همیشه با زخمهای حاشیهای همراه هستند.
نشت آناستوموز
عوارضی که ممکن است پس از LRYGB رخ دهند شامل 0.3% شیوع نشت آناستوموز است. در دوره بلافاصله بعد از جراحی، نشت آناستوموز جدیترین عارضه پس از RYGB است، چه بهصورت باز و چه لاپاراسکوپیک. نظارت دقیق و بالابردن سطح گمان در مورد این مشکل بسیار مهم است، زیرا بروز آن ممکن است تدریجی باشد و اگر درمان نشود، ممکن است عواقب ناگواری به دنبال داشته باشد. علائم رایج شامل تندنبضی (تاکیکاردی)، تندتند تنفس (تاکیپنه)، تب و کاهش ادرار (اولیگوری) است که باید موجب گمان به این مشکل شود. درمان معمولاً جراحی است، مگر در موارد نادری که در حال حاضر در محل نشت یک درن (drain) وجود دارد و بیمار هیچگونه وخامت همودینامیک یا بالینی ندارد.
خونریزی پس از عمل
در چند ساعت یا روز اول پس از عمل، هماتمس (خونریزی از دهان) نشاندهنده خونریزی از آناستوموز گاستروژنوستومی است مگر اینکه خلاف آن ثابت شود. خطرات برای بیمار شامل آسپیراسیون، خونریزی تهدیدکننده حیات، یا بیشتر شایع، هماتوم درونلومینال در Roux limb و enteroenterostomy است که سپس باعث انسداد در شاخه بیلیپانکراتیک میشود و منجر به پارگی خط دوخت معده distal میگردد.
در واقع، هرگونه علائم انسداد در چند هفته اول پس از عمل یا هر نشانهای از انسداد در شاخه بیلیپانکراتیک در مطالعات بلع پس از عمل به دلیل تنگی در enteroenterostomy نیاز به مداخله جراحی فوری دارد تا از پارگی خط دوخت معده distal جلوگیری شود. برخی گزارشها نشان میدهند که تخلیه از راه پوست (percutaneous decompression) در معده distal میتواند به بهبود مشکل کمک کند، اما درمان جراحی برای کاهش فشار و رفع انسداد ضروری است.
عوارضی که ممکن است پس از LRYGB رخ دهند شامل 0.3% شیوع نشت آناستوموز است.
ارزیابی ایمنی آناستوموز
آناستوموز گاستروژژونستومی میتواند برای ارزیابی ایمنی از طریق تزریق متیلن آبی تحت فشار از طریق لوله Ewald یا از طریق اندوسکوپی انعطافپذیر در حین عمل برای آزمایش نشت هوا از آناستوموز، مورد آزمایش قرار گیرد.
ابتدا، جراح بخش بالای معده را به شکل یک کیسه کوچک، با ظرفیت حدود ۳۰ میلیلیتر یا به اندازه یک تخممرغ، جدا میکند. این کار معمولاً با استفاده از منگنههای جراحی مخصوص انجام میشود که معده را به دو قسمت جدا از هم تقسیم میکنند. این کیسه کوچک نقش معده جدید را ایفا میکند و حجم غذایی را که فرد میتواند مصرف کند، محدود میکند.
در مرحله بعد، روده کوچک به این کیسه کوچک متصل میشود، به طوری که غذا از این معده کوچک مستقیماً وارد روده کوچک میشود و از بخش بزرگتر معده عبور نمیکند. این تغییر مسیر باعث میشود که هم میزان غذایی که بیمار میخورد و هم جذب کالریها کاهش یابد.
وضعیت فعلی حوزه جراحیهای چاقی
در سالهای اخیر، تغییرات عمدهای در روند جراحیهای چاقی در ایالات متحده و سایر نقاط جهان رخ داده است. این تغییرات شامل افزایش محبوبیت روش “اسلیو گاسترکتومی لاپاراسکوپی” (کاهش حجم معده) و کاهش استفاده از روش “باندینگ قابل تنظیم لاپاراسکوپی” است. آمار جهانی نشان میدهد که در سال ۲۰۱۴، در مجموع ۵۷۹,۵۱۷ عمل جراحی چاقی انجام شده است. سه روش اصلی عبارتند از: اسلیو گاسترکتومی (۴۶٪)، بایپس معده روکس-ان-وای (۴۰٪) و باندینگ قابل تنظیم لاپاراسکوپی (۷٪). در سالهای اخیر، استفاده از روش اسلیو گاسترکتومی در ایالات متحده، کانادا، اروپا، و آسیا افزایش یافته، در حالی که در آمریکای مرکزی و جنوبی استفاده از این روش کاهش یافته و بایپس معده رایجتر شده است.
یکی از پیشرفتهای جدید، گسترش هدف این جراحیها از کاهش وزن به درمان متابولیکی دیابت نوع ۲ است، حتی برای افرادی که چاقی شدید ندارند. دلیل این تغییر، دسترسی به دادههای تحقیقاتی بیشتری است که این مزایا را تأیید میکند.
موارد منع جراحی چاقی بای پس معده
این موارد به طور کلی مانع از آن میشوند که بیماران به عنوان نامزدهای مناسبی برای جراحی چاقی در نظر گرفته شوند و نیاز به بررسی دقیق قبل از تصمیمگیری دارند.
برخی مشکلات پزشکی مانع از اینکه بیماران به عنوان نامزد مناسبی برای جراحی چاقی در نظر گرفته شوند، میشوند. این موارد شامل بیمارانی با بیماریهای کلاس IV طبق طبقهبندی انجمن بیهوشی آمریکا (ASA) است، بهطوری که انجام جراحی خطر بسیار بالایی برای آنها دارد. همچنین، ناپایداری روانی یا ناتوانی در درک عواقب جراحی و تغییرات سبک زندگی پس از آن نیز از موارد منع جراحی محسوب میشود. اعتیاد فعال و مستند به مواد مخدر یا الکل نیز بهعنوان مانعی برای انجام جراحی در نظر گرفته میشود.
استفاده از دخانیات باید بهطور کامل توسط بیماران چاقی متوقف شود و ترک سیگار حداقل ۶ هفته قبل از جراحی ضروری است، زیرا پس از جراحی سیگار کشیدن خطر عفونت زخم، زخمهای آناستوموز و مشکلات سلامتی دیگر را افزایش میدهد.
اختلالات خوردن کنترلنشده، بهویژه بولیمیا، نیز مانعی برای جراحی است. وضعیت عدم تحرک نیز یک مانع نسبی محسوب میشود و ریسک جراحی را افزایش میدهد، بهویژه اگر چاقی بهحدی باشد که بیمار نتواند خودمراقبتی کند و حتی پس از جراحی نیز قادر به انجام آن نباشد. برای این بیماران، انتقال به مراکز مراقبتی پس از جراحی به دلیل محدودیتهای جسمانی و حجم بالای بدن آنها اغلب دشوار است. در نهایت، نبود حمایت اجتماعی کافی یا محیط خانوادگی بسیار ضعیف و غیرداعمی نیز میتواند از موارد منع جراحی باشد، زیرا این عوامل محیطی نقش مهمی در بهبود بیمار پس از ترخیص از بیمارستان دارند.
- مشکلات پزشکی جدی
- بیماریهای کلاس IV طبق طبقهبندی ASA (انجمن بیهوشی آمریکا)
- ریسک بالای جراحی برای این بیماران
- ناپایداری روانی
- ناتوانی در درک عواقب جراحی
- ناتوانی در مدیریت تغییرات سبک زندگی پس از جراحی
- اعتیاد فعال به مواد
- اعتیاد مستند به مواد مخدر یا الکل
- استفاده از دخانیات
- نیاز به ترک سیگار حداقل ۶ هفته قبل از جراحی
- افزایش ریسک عفونت زخم و مشکلات سلامتی پس از جراحی
- اختلالات خوردن کنترلنشده
- بولیمیا و سایر اختلالات خوردن
- وضعیت عدم تحرک
- ریسک بالای جراحی به دلیل عدم توانایی در خودمراقبتی
- دشواری در انتقال به مراکز مراقبتی پس از جراحی
- عدم حمایت اجتماعی
- محیط خانوادگی ضعیف و غیرداعمی
- تأثیر مهم حمایت اجتماعی بر بهبود بیمار پس از ترخیص از بیمارستان
جراحیهای باریاتریک (Bariatric Surgery)
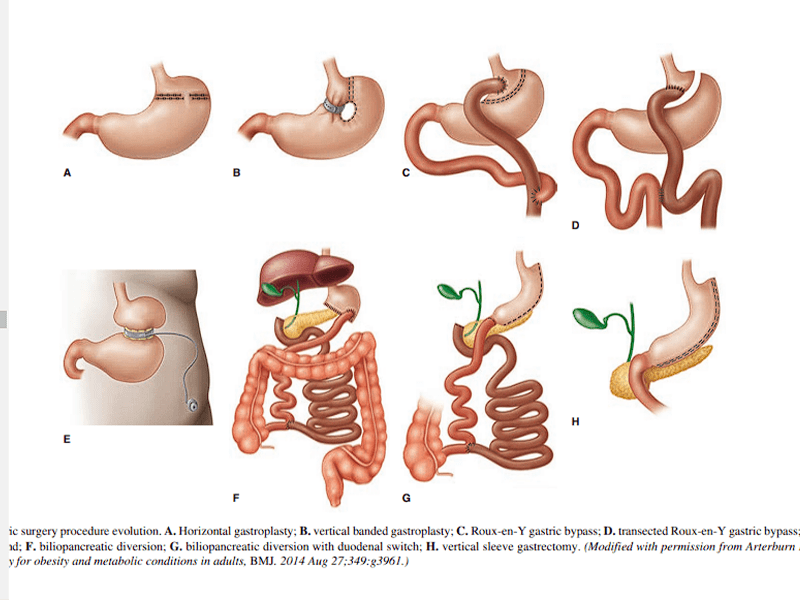
جراحیهای باریاتریک به مجموعهای از روشهای جراحی اطلاق میشود که با هدف کاهش وزن و درمان چاقی مفرط انجام میشود. این جراحیها برای افرادی که وزن بالایی دارند و در تلاش برای کاهش وزن از طریق روشهای غیرجراحی موفق نبودهاند، در نظر گرفته میشوند. جراحیهای باریاتریک میتوانند به بهبود شرایط پزشکی مرتبط با چاقی مانند دیابت نوع 2، فشار خون بالا و بیماریهای قلبی کمک کنند.
معرفی انواع جراحیهای باریاتریک
- جراحی بایپس معده (Gastric Bypass)
- روش: در این روش، یک کیسه کوچک در بالای معده ایجاد میشود که مستقیماً به روده کوچک متصل میشود. این کیسه اجازه میدهد که بیمار غذا را در حجم کمتری مصرف کند.
- مزایا: کاهش سریع وزن و بهبود شرایط متابولیک.
- معایب: نیاز به تغییرات دائمی در عادات غذایی و احتمال بروز عوارض.
- جراحی اسلیو معده (Gastric Sleeve)
- روش: در این روش، بیشتر معده برداشته میشود و یک لوله باریک به نام “اسلیو” باقی میماند. این عمل حجم معده را به شدت کاهش میدهد.
- مزایا: کاهش وزن قابل توجه و کاهش اشتها.
- معایب: امکان بروز عوارضی مانند نشت معده.
- جراحی باندینگ معده (Gastric Banding)
- روش: در این روش، یک نوار سیلیکونی دور قسمت بالایی معده قرار داده میشود تا یک کیسه کوچک ایجاد کند. این کار باعث کاهش حجم غذا میشود.
- مزایا: قابل تنظیم و برگشتپذیر بودن.
- معایب: کاهش وزن ممکن است کمتر از سایر روشها باشد و نیاز به مراقبتهای مداوم دارد.
- جراحی جیتلینگ (Biliopancreatic Diversion with Duodenal Switch – BPD/DS)
- روش: ترکیبی از جراحی اسلیو و تغییر مسیر روده، که میزان جذب غذا را به شدت کاهش میدهد.
- مزایا: کاهش وزن قابل توجه و بهبود شرایط متابولیک.
- معایب: ریسک بالای عوارض و نیاز به نظارت دقیق بر وضعیت تغذیه.
مزایای جراحیهای باریاتریک
- کاهش وزن قابل توجه: این جراحیها معمولاً منجر به کاهش وزن قابل توجه و پایدار میشوند.
- بهبود شرایط پزشکی: میتوانند به بهبود یا حتی درمان شرایط پزشکی مرتبط با چاقی مانند دیابت، فشار خون بالا، و آپنه خواب کمک کنند.
- کیفیت زندگی: بسیاری از بیماران پس از جراحی احساس بهتری نسبت به خود و کیفیت زندگی خود دارند.
عوارض و خطرات جراحیهای باریاتریک
- عوارض جراحی: مانند هر عمل جراحی، این جراحیها نیز ممکن است با عوارضی همراه باشند، از جمله عفونت، خونریزی، و نشت در محل جراحی.
- عوارض تغذیهای: ممکن است نیاز به مکملهای غذایی و نظارت بر وضعیت تغذیه وجود داشته باشد.
- تغییرات روانی: برخی بیماران ممکن است با تغییرات روانی پس از کاهش وزن مواجه شوند.
نتیجهگیری
جراحیهای باریاتریک میتوانند گزینهای مؤثر برای افرادی باشند که به دنبال کاهش وزن و بهبود سلامت خود هستند. با این حال، این روشها نیاز به ارزیابی دقیق پزشکی و آمادگی برای تغییرات سبک زندگی دارند. مشاوره با پزشک متخصص و یک تیم درمانی میتواند در تصمیمگیری درباره این جراحیها کمک کند.
- انواع جراحیها:
- جراحی بایپس معده به روش لاپاراسکوپیک (LRYGB) و اسلیو گاسترکتومی (SG) نباید فقط به عنوان “روشهای محدودکننده” طبقهبندی شوند. هر دو روش جراحی منجر به تغییرات قابل توجهی در رفتار و فیزیولوژی افراد میشوند که به حفظ وزن کاهش یافته کمک میکند و این اثرات معمولاً در کاهش وزن غیرجراحی دیده نمیشود.
- جراحی باند معده به روش لاپاراسکوپیک (LAGB) بیشتر به محدود کردن معده وابسته است. تغییرات در رفتار و ترشح هورمونهای رودهای در این روش کمتر از LRYGB و SG است.
- بهبودهای متابولیک:
- هر دو روش LRYGB و SG به بهبودهای متابولیکی منجر میشوند که فراتر از کاهش وزن هستند و نشان میدهند که مکانیزمهای فیزیولوژیکی دیگری نیز در کار هستند. این مکانیزمها هماکنون موضوع تحقیقهای فعال هستند.
- در مقابل، اثرات متابولیکی مرتبط با LAGB عمدتاً ناشی از کاهش وزنی است که از طریق این روش به دست میآید.
این درک در حال رشد از تأثیرات فیزیولوژیکی این جراحیها، دیدگاه سنتی که فقط بر روی اثرات محدودکننده تمرکز داشت، را تغییر میدهد و بر پیچیدگی عوامل مؤثر بر مدیریت وزن و سلامت متابولیک پس از جراحی تأکید میکند.
بررسی دستهبندی آناتومیک روشهای “محدودکننده” و “جذب” غذا با روش بای پس معده
این رویکرد جدید در دستهبندی جراحیهای bariatric تأثیرات مهمی بر تحقیقات آینده در مورد نحوه تأثیر این جراحیها خواهد داشت. فرضیات قبلی دربارهی مکانیسم عمل جراحی بایپس معده به روش لاپاراسکوپیک (LRYGB) به دو دسته تقسیم میشوند: «فرضیه پیشمعده» و «فرضیه پسمعده».
توضیح روشهای جراحی bariatric (چاقی) با تمرکز بر فرضیات پیشمعده و پسمعده
1. فرضیه پیشمعده
- تعریف: این فرضیه میگوید که بهبودهایی که پس از جراحی Laparoscopic Roux-en-Y Gastric Bypass (LRYGB) به وقوع میپیوندد، ناشی از دور زدن قسمت بالایی روده کوچک است.
- مکانیسم:
- با دور زدن این قسمت از روده، فعالیتهای هورمونی مرتبط با مواد غذایی کاهش مییابد.
- این عمل میتواند به کاهش تحمل گلوکز در بدن کمک کند، که در نتیجه منجر به بهبود در متابولیسم و کاهش وزن میشود.
2. فرضیه پسمعده
- تعریف: در مقابل فرضیه پیشمعده، این فرضیه بیان میکند که تأثیرات اصلی به دلیل رساندن سریعتر مواد غذایی به قسمت پایینی روده کوچک است.
- مکانیسم:
- این فرآیند میتواند به افزایش ترشح هورمونهای متابولیک مانند GLP-1 (Glucagon-Like Peptide-1) و PYY (Peptide YY) منجر شود.
- همچنین، این موضوع ممکن است باعث ایجاد «ترمز ایلئال» (Ileal Brake) شود، که یک مکانیزم محافظتی است که موجب کاهش سرعت تخلیه معده و احساس سیری میشود.
3. دیدگاههای تازه در برابر عمل بای پس معده
- جراحی SG (Sleeve Gastrectomy):
- در جراحی SG، قسمت پیشمعده دور نمیخورد و مواد غذایی به عمق روده منتقل نمیشود.
- این موضوع نشان میدهد که ممکن است مکانیسمهای متابولیکی در این نوع جراحی متفاوت از آنچه در فرضیات پیشمعده و پسمعده ذکر شدهاند، باشند.
- تأثیرات متابولیکی: فرضیات پیشمعده و پسمعده به عنوان چارچوبهای اولیه برای درک تأثیرات متابولیکی جراحی bariatric معرفی شدهاند، اما با توجه به تجربیات جدید و شواهد حاصل از جراحیهای مختلف، لازم است تحقیقات بیشتری صورت گیرد تا به درک عمیقتری از مکانیسمهای مؤثر در این جراحیها برسیم.
- پیشنهاد برای تحقیقات آتی: محققان ممکن است نیاز داشته باشند که به بررسی روشهای جدید و فرضیات دیگری بپردازند که فراتر از تمایز پیشمعده و پسمعده باشند، بهویژه با در نظر گرفتن تأثیرات جراحیهای جدید مانند SG.
سؤالات مهم
عمل بای پس معده برای زنانی که قصد بارداری دارند امکان پذیر است؟
بله، عمل بایپس معده برای زنانی که قصد بارداری دارند امکانپذیر است، اما معمولاً توصیه میشود که بعد از جراحی حداقل ۱۲ تا ۱۸ ماه صبر کنند تا بدن به طور کامل بهبود یابد و وزن به حالت پایدار برسد. این فاصله زمانی به بدن اجازه میدهد تا به شرایط جدید عادت کند و از هرگونه کمبود مواد مغذی جلوگیری شود، که برای بارداری سالم ضروری است.
در دوران بارداری پس از بایپس معده، نظارت دقیق بر وضعیت تغذیه و سلامت مادر و جنین اهمیت زیادی دارد. پزشکان معمولاً برنامههای مکمل غذایی و آزمایشهای منظم برای اطمینان از دریافت کافی ویتامینها و مواد معدنی را توصیه میکنند.
آیا عمل بای پس معده قابل بازگشت است؟
عمل بایپس معده به طور کلی یک جراحی غیرقابل بازگشت محسوب میشود، زیرا تغییرات دائمی در ساختار معده و روده ایجاد میکند. با این حال، در موارد نادری که مشکلات جدی برای بیمار به وجود آید یا نیاز پزشکی خاصی وجود داشته باشد، برخی جراحان ممکن است بتوانند بخشی از تغییرات را اصلاح کنند. اما این بازگشت بسیار پیچیده و پرخطر است و همیشه هم نتیجه مطلوبی ندارد.
با عمل بای پس معده می شه مشروب خورد؟
پس از عمل بایپس معده، مصرف مشروبات الکلی معمولاً به دلایل زیر توصیه نمیشود:
تأثیر بر جذب مواد مغذی: الکل ممکن است جذب مواد مغذی را تحت تأثیر قرار دهد و با توجه به اینکه بیماران بایپس معده باید به دقت مصرف ویتامینها و مواد معدنی خود را مدیریت کنند، مصرف الکل میتواند منجر به کمبودهای تغذیهای شود.
تأثیر بر معده جدید: معده کوچک شده پس از جراحی، ظرفیت کمتری برای تحمل مایعات و غذا دارد. مصرف الکل میتواند باعث ناراحتی، حالت تهوع یا حتی استفراغ شود.
افزایش ریسک عوارض: الکل میتواند بر سلامت عمومی تأثیر بگذارد و ممکن است ریسک عوارضی مانند کمآبی بدن را افزایش دهد.
تغییر در تحمل الکل: پس از جراحی بایپس معده، بدن ممکن است نسبت به الکل حساستر شود و ممکن است فرد به سرعت مست شود یا عوارض جانبی بیشتری را تجربه کند.
بعد از عمل بای پس معده پوست آویزان و شل را می شه جراحی کرد؟
بله، بعد از عمل بایپس معده معمولاً توصیه میشود که بیماران حداقل ۱ تا ۲ سال پس از جراحی بایپس معده و پس از رسیدن به وزن پایدار، برای جراحیهای ترمیمی پوست اقدام کنند.
نتیجهگیری درباره عمل بایپس معده
عمل بایپس معده به عنوان یکی از مؤثرترین و پیشرفتهترین روشهای جراحی کاهش وزن، نقش بسزایی در درمان چاقی مفرط و بیماریهای مرتبط با آن ایفا میکند. این روش با ایجاد یک معده کوچک و تغییر مسیر روده، به کاهش قابل توجه وزن و بهبود شرایط سلامتی بیماران کمک میکند.
از مزایای بایپس معده میتوان به کاهش وزن سریع، بهبود بیماریهایی نظیر دیابت نوع ۲، فشار خون بالا و آپنه خواب، کاهش اشتها و بهبود کیفیت زندگی اشاره کرد. همچنین، با توجه به اینکه این عمل معمولاً به صورت کمتهاجمی انجام میشود، دوره بهبودی نسبتاً کوتاهی دارد و عوارض ناشی از جراحی نیز کمتر است.
با این حال، موفقیت این روش به تغییرات پایدار در سبک زندگی، تغذیه مناسب و پیگیریهای پزشکی بستگی دارد. بنابراین، افرادی که به این عمل جراحی فکر میکنند باید با پزشک متخصص مشورت کنند و تمامی جوانب و ریسکهای آن را در نظر بگیرند. به طور کلی، جراحی بایپس معده میتواند راهی مؤثر و قابل اعتماد برای دستیابی به کاهش وزن و بهبود سلامت کلی باشد.
منابع و مأخذ
https://www.mayoclinic.org/tests-procedures/gastric-bypass-surgery/care-at-mayo-clinic/pcc-20385191
“The Complete Guide to Gastric Bypass Surgery”
“Bariatric Surgery: A Patient’s Guide”

